经颈静脉肝内门体分流术治疗原发性胆汁性胆管炎伴门静脉高压的效果评估
DOI: 10.3969/j.issn.1001-5256.2023.02.012
Efficacy of transjugular intrahepatic portosystemic shunt in treatment of primary biliary cholangitis with portal hypertension
-
摘要:
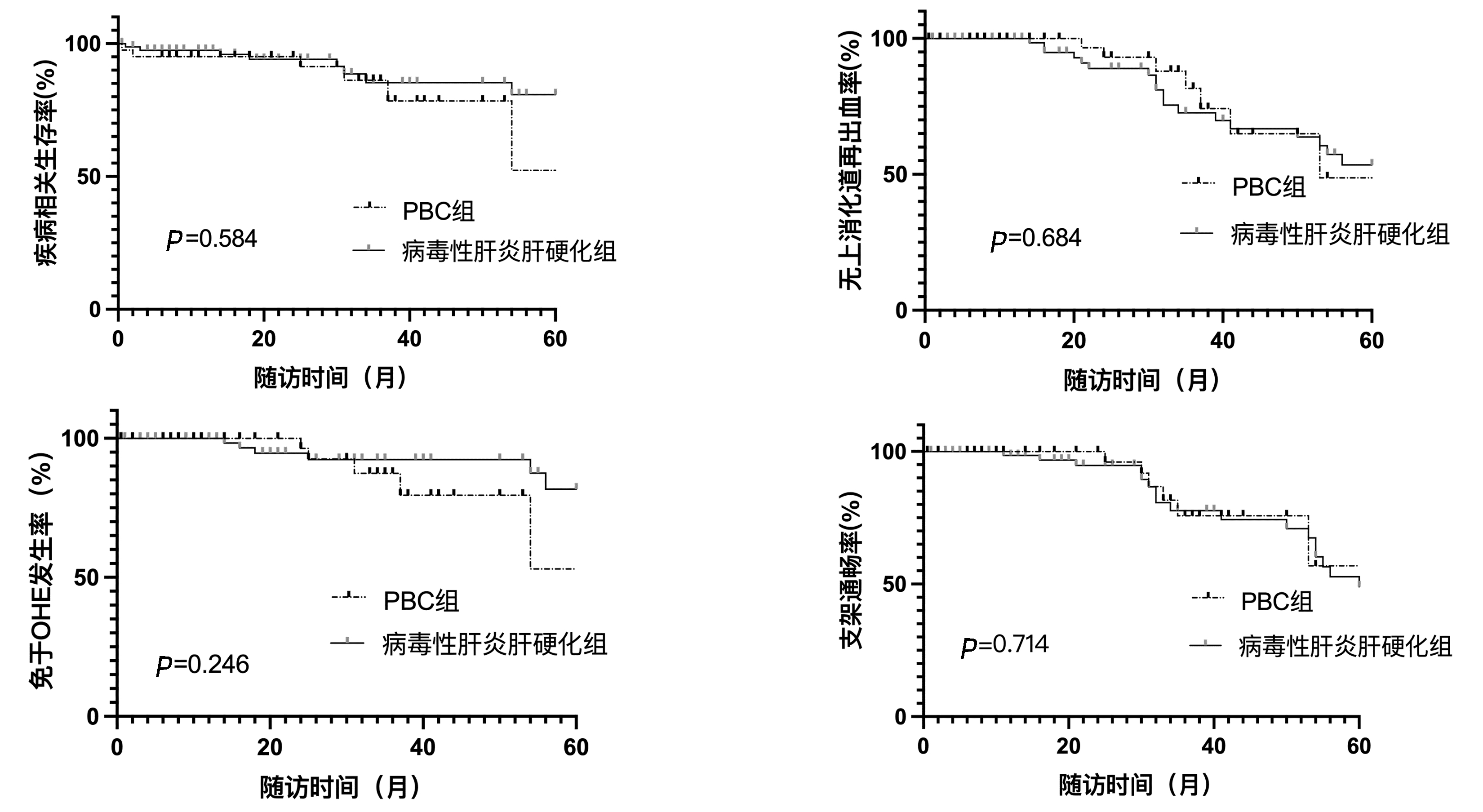
目的 旨在评估经颈静脉肝内门体分流术(TIPS)治疗原发性胆汁性胆管炎合并门静脉高压的长期疗效。 方法 回顾性纳入2015年1月1日—2021年8月30日南京大学医学院附属鼓楼医院收治的接受TIPS治疗的102例患者,并分为原发性胆汁性胆管炎(PBC)组(n=41)及病毒性肝炎肝硬化组(n=81)。收集患者入院初的血常规、肝肾功能、凝血功能、门静脉血栓、肝性脑病、接受TIPS治疗的病因,术前的门静脉压力及手术使用的支架情况,同时计算Child-Pugh评分。随访资料收集术后上消化道再出血、支架失功、肝性脑病及生存预后相关资料,并进行分析。符合正态分布的计量资料2组间比较采用独立样本t检验; 偏态分布的计量资料2组间比较采用Mann-Whitney U检验。计数资料2组间比较采用χ2检验。采用Kaplan-Meier法进行生存分析,采用Log-rank检验比较生存差异。 结果 PBC组和病毒性肝炎肝硬化组患者门静脉压力较术前降低的中位百分比分别为33.00%和35.00%,2组比较差异无统计学意义(P>0.05)。随访结束时,PBC组和病毒性肝炎肝硬化组在支架失功率(14.63% vs 24.69%)、上消化道再出血率(17.07% vs 24.69%)、显性肝性脑病发生率(12.20% vs 7.41%)和疾病相关死亡率(14.63% vs 9.88%)方面的差异均无统计学意义(χ2值分别为1.642、0.917、0.289、0.229,P值均>0.05)。 结论 TIPS治疗伴有门静脉高压的PBC患者,可达到治疗病毒性肝炎肝硬化所致门静脉高压的同等疗效,可有效降低门静脉高压,且不增加并发症发生率及疾病相关死亡率,是一种安全有效的治疗方法。 -
关键词:
- 肝硬化, 胆汁性 /
- 肝炎, 病毒性, 人 /
- 肝硬化 /
- 门体分流术, 经颈静脉肝内 /
- 高血压, 门静脉
Abstract:Objective To investigate the long-term efficacy of transjugular intrahepatic portosystemic shunt (TIPS) in the treatment of primary biliary cholangitis (PBC) with portal hypertension. Methods A retrospective analysis was performed for 102 patients who received TIPS in Affiliated Drum Tower Hospital of Nanjing University Medical School from January 2015 to August 2021, and these patients were divided into PBC group with 41 patients and viral hepatitis cirrhosis group with 81 patients. Related indicators were collected, including routine blood test results, liver and renal function, coagulation function, portal vein thrombosis, hepatic encephalopathy, and etiology of TIPS treatment shortly after admission, preoperative portal venous pressure, and stents used in surgery, and Child-Pugh score was calculated. Follow-up data were collected and analyzed, including postoperative upper gastrointestinal rebleeding, stent dysfunction, hepatic encephalopathy, and the data on survival and prognosis. The independent samples t-test was used for comparison of normally distributed continuous data between two groups, and the Mann-Whitney U test was used for comparison of continuous data with skewed distribution between two groups; the chi-square test was used for comparison of categorical data between two groups. The Kaplan-Meier method was used for survival analysis, and the log-rank test was used for survival difference analysis. Results In the PBC group and the viral hepatitis cirrhosis group, the median percentage of reduction in portal venous pressure after surgery was 33.00% and 35.00%, respectively, and there was no significant difference between the two groups (P > 0.05). At the end of follow-up, there were no significant differences between the PBC group and the viral hepatitis cirrhosis group in stent dysfunction rate (14.63% vs 24.69%, χ2=1.642, P > 0.05), upper gastrointestinal rebleeding rate (17.07% vs 24.69%, χ2=0.917, P > 0.05), the incidence rate of overt hepatic encephalopathy (12.20% vs 7.41%, χ2=0.289, P > 0.05), and disease-specific death rate (14.63% vs 9.88%, χ2=0.229, P > 0.05). Conclusion For PBC patients with portal hypertension, TIPS can achieve the same efficacy as the treatment of portal hypertension caused by viral hepatitis cirrhosis and can also effectively reduce portal hypertension without increasing the incidence rate of complications and disease-specific death rate. Therefore, it is a safe and effective treatment method. -
表 1 倾向性匹配后PBC组和病毒性肝炎肝硬化组接受TIPS治疗的患者基线资料比较
Table 1. Comparison of baseline data of patients treated with TIPS in the PBC group and the viral hepatitis cirrhosis group after propensity matching
指标 PBC组(n=41) 病毒性肝炎肝硬化组(n=81) 统计值 P值 年龄(岁) 57.42±9.22 58.21±9.45 t=-0.443 0.834 女性[例(%)] 36(87.80) 72(88.89) χ2=0.031 0.859 门静脉血栓[例(%)] 17(41.46) 38(46.91) Z=0.327 0.568 白细胞计数(×109/L) 3.30(2.25~4.60) 2.50(1.75~4.55) Z=-1.865 0.062 血红蛋白(g/L) 75.22±16.14 80.60±17.81 t=-1.673 0.094 血小板计数(×109/L) 68.00(50.50~102.50) 77.00(70.00~90.00) Z=-0.973 0.331 ALT(U/L) 20.60(14.20~36.85) 17.10(12.30~23.30) Z=-2.062 0.039 AST(U/L) 30.00(22.90~44.30) 24.90(20.60~32.90) Z=-2.393 0.017 GGT(U/L) 39.50(21.75~95.85) 17.40(12.75~32.90) Z=-4.821 <0.001 ALP(U/L) 113.30(90.00~145.60) 67.00(53.40~83.65) Z=-6.146 <0.001 TBil(μmol/L) 18.90(12.15~24.30) 18.40(12.80~27.70) Z=-0.106 0.916 Alb(g/L) 31.85±3.29 33.22±4.00 t=-1.896 0.150 血肌酐(μmol/L) 50.00(45.50~61.00) 55.00(46.00~61.00) Z=-1.019 0.308 凝血酶原时间(s) 13.50(12.20~14.70) 14.40(13.55~15.90) Z=-3.139 0.002 国际标准化比值 1.19(1.07~1.32) 1.26(1.19~1.38) Z=-2.703 0.007 Child-Pugh评分 7.34±1.02 7.30±1.27 t=-0.247 0.805 基线门静脉压力(mmHg) 32.61±6.89 31.17±6.27 t=1.157 0.143 术后门静脉压力(mmHg) 21.85±8.37 20.26±6.43 t=1.364 0.168 手术原因[例(%)] 食管胃底静脉曲张破裂出血 38(92.68) 73(90.12) χ2=0.031 0.895 顽固性腹水 3(7.32) 8(9.88) χ2=0.031 0.895 表 2 PBC组和病毒性肝炎肝硬化组接受TIPS术后观察指标的比较
Table 2. Comparison of observation indexes after TIPS in PBC group and viral hepatitis cirrhosis group
指标 PBC组(n=41) 病毒性肝炎肝硬化组(n=81) χ2值 P值 TIPS支架失功[例(%)] 6(14.63) 20(24.69) 1.642 0.200 上消化道再出血[例(%)] 7(17.07) 20(24.69) 0.917 0.338 术后显性肝性脑病[例(%)] 5(12.20) 6(7.41) 0.289 0.591 疾病相关死亡[例(%)] 6(14.63) 8(9.88) 0.229 0.633 -
[1] CAREY EJ, ALI AH, LINDOR KD. Primary biliary cirrhosis[J]. Lancet, 2015, 386(10003): 1565-1575. DOI: 10.1016/S0140-6736(15)00154-3. [2] RESHETNYAK Ⅵ. Primary biliary cirrhosis: Clinical and laboratory criteria for its diagnosis[J]. World J Gastroenterol, 2015, 21(25): 7683-7708. DOI: 10.3748/wjg.v21.i25.7683. [3] SIMONETTO DA, LIU M, KAMATH PS. Portal hypertension and related complications: diagnosis and management[J]. Mayo Clin Proc, 2019, 94(4): 714-726. DOI: 10.1016/j.mayocp.2018.12.020. [4] WARNES TW, ROBERTS SA, SMITH A, et al. Portal hypertension in primary biliary cholangitis: prevalence, natural history and histological correlates[J]. Eur J Gastroenterol Hepatol, 2021, 33(12): 1595-1602. DOI: 10.1097/MEG.0000000000002033. [5] PARÉS A. Primary biliary cholangitis[J]. Med Clin (Barc), 2018, 151(6): 242-249. DOI: 10.1016/j.medcli.2017.12.021. [6] RAJESH S, GEORGE T, PHILIPS CA, et al. Transjugular intrahepatic portosystemic shunt in cirrhosis: An exhaustive critical update[J]. World J Gastroenterol, 2020, 26(37): 5561-5596. DOI: 10.3748/wjg.v26.i37.5561. [7] YIN X, ZHANG F, XIAO J, et al. Diabetes mellitus increases the risk of hepatic encephalopathy after a transjugular intrahepatic portosystemic shunt in cirrhotic patients[J]. Eur J Gastroenterol Hepatol, 2019, 31(10): 1264-1269. DOI: 10.1097/MEG.0000000000001452. [8] HUNG ML, LEE EW. Role of transjugular intrahepatic portosystemic shunt in the management of portal hypertension: review and update of the literature[J]. Clin Liver Dis, 2019, 23(4): 737-754. DOI: 10.1016/j.cld.2019.07.004. [9] WANG X, ZHANG W, ZHANG M, et al. Development of a Drum Tower Severity Scoring (DTSS) system for pyrrolizidine alkaloid-induced hepatic sinusoidal obstruction syndrome[J]. Hepatol Int, 2022, 16(3): 669-679. DOI: 10.1007/s12072-021-10293-5. [10] YIN XC, ZHANG F, XIAO JQ, et al. Efficacy analysis of transjugular intrahepatic portosystemic shunt in the treatment of esophago-gastric variceal bleeding complicated with cavernous transformation of the portal vein[J]. Chin J Dig, 2021, 41(10): 685-691. DOI: 10.3760/cma.j.cn311367-20210103-00004.尹晓春, 张峰, 肖江强, 等. 经颈静脉肝内门体分流术治疗食管-胃底静脉曲张破裂出血伴门静脉海绵样变的疗效分析[J]. 中华消化杂志, 2021, 41(10): 685-691. DOI: 10.3760/cma.j.cn311367-20210103-00004. [11] VILELA EG, THABUT D, RUDLER M, et al. Management of Complications of Portal Hypertension[J]. Can J Gastroenterol Hepatol, 2019, 2019: 6919284. DOI: 10.1155/2019/6919284 [12] VILSTRUP H, AMODIO P, BAJAJ J, et al. Hepatic encephalopathy in chronic liver disease: 2014 Practice Guideline by the American Association for the Study of Liver Diseases and the European Association for the Study of the Liver[J]. Hepatology, 2014, 60(2): 715-735. DOI: 10.1002/hep.27210. [13] WEISSENBORN K. Hepatic encephalopathy: definition, clinical grading and diagnostic principles[J]. Drugs, 2019, 79(Suppl 1): 5-9. DOI: 10.1007/s40265-018-1018-z. [14] PERARNAU JM, LE GOUGE A, NICOLAS C, et al. Covered vs. uncovered stents for transjugular intrahepatic portosystemic shunt: a randomized controlled trial[J]. J Hepatol, 2014, 60(5): 962-968. DOI: 10.1016/j.jhep.2014.01.015. [15] Chinese Society of Hepatology, Chinese Medical Association. Guidelines on the diagnosis and management of primary biliary cholangitis (2021)[J]. J Clin Hepatol, 2022, 38(1): 35-41. DOI: 10.3760/cma.j.cn112138-20211112-00794.中华医学会肝病学分会. 原发性胆汁性胆管炎的诊断和治疗指南(2021)[J]. 临床肝胆病杂志, 2022, 38(1): 35-41. DOI: 10.3760/cma.j.cn112138-20211112-00794. [16] TANAKA A. Current understanding of primary biliary cholangitis[J]. Clin Mol Hepatol, 2021, 27(1): 1-21. DOI: 10.3350/cmh.2020.0028. [17] GULAMHUSEIN AF, HIRSCHFIELD GM. Primary biliary cholangitis: pathogenesis and therapeutic opportunities[J]. Nat Rev Gastroenterol Hepatol, 2020, 17(2): 93-110. DOI: 10.1038/s41575-019-0226-7. [18] European Association for the Study of the Liver. EASL Clinical Practice Guidelines: The diagnosis and management of patients with primary biliary cholangitis[J]. J Hepatol, 2017, 67(1): 145-172. DOI: 10.1016/j.jhep.2017.03.022. -


 PDF下载 ( 2133 KB)
PDF下载 ( 2133 KB)

 下载:
下载:


